5 min
13. August 2024

5 min
13. August 2024

Die Knie sind ebenso wie die Hüften die Gelenke, die am stärksten von Arthrose bedroht sind. Dabei handelt es sich um eine degenerative Erkrankung des Knochens, die durch den fortschreitenden Verschleiß des Knorpels verursacht wird, der die Knochenenden in einem Gelenk schützt. Die Osteoarthrose (nicht zu verwechseln mit der Arthrose!) ist die häufigste Gelenkerkrankung der letzten 50 Jahre, vor allem bei Frauen, und bis heute gibt es leider noch keine endgültige Heilung, abgesehen von einem prothetischen Ersatz in einigen Fällen.
Die Gonarthrose, die auch als Arthrose des Knies bezeichnet wird, ist eine degenerative Gelenkerkrankung, die durch den Abbau von Knorpel im Kniegelenk gekennzeichnet ist. Dieser Zustand führt zu Schmerzen, Steifheit, Schwellungen und eingeschränkter Beweglichkeit.

Zu den Risikofaktoren für Gonarthrose gehören Alter, Übergewicht, Gelenkverletzungen und genetische Faktoren. Wenn sich der Knorpel abnutzt, können die Knochen beginnen, aneinander zu reiben, was Schmerzen und Entzündungen verursacht.
Hauptursachen der Gonarthrose:
Unabhängig von der spezifischen Ursache der Arthrose besteht das Hauptproblem in einem Ungleichgewicht zwischen den Prozessen der Zerstörung und der Regeneration im Gelenkgewebe. Auf zellulärer Ebene bedeutet dies, dass im Gelenk:
In der klinischen Praxis spricht man von einem „Präarthrose-Stadium“, wenn erste Anzeichen auftreten wie Muskelschwäche (Hypotonie), Bänderschwäche, Sehnenveränderungen und intermittierende Knieschmerzen. Dieser Zustand entwickelt sich meist innerhalb von 10–15 Jahren zu einer voll ausgeprägten Arthrose.

Bei fortgeschrittener Gonarthrose klagen Patienten über Schmerzen in Ruhe, die sich bei Belastung, beim Treppabgehen oder beim Gehen auf unebenem Boden verstärken. Die Schmerzen treten häufig auch nachts auf, meist unterhalb der Kniescheibe, an der Innenseite des Knies oder in der Kniekehle, und breiten sich schließlich auf das gesamte Gelenk aus.
Betroffene haben oft Schwierigkeiten beim Aufstehen nach längerem Sitzen; das Gelenk ist dabei häufig steif und geschwollen.
Die Arthrose wird in der Regel nach dem Kellgren-Lawrence-Score (Lützner et al. 2006) in fünf Schweregrade eingeteilt:
Die Diagnose der Gonarthrose stellt der Arzt anhand der Krankengeschichte, einer körperlichen Untersuchung sowie durch Röntgenaufnahmen. Auf den Bildern sind typische Veränderungen sichtbar wie Verschmälerung des Gelenkspalts, Erosion der Gelenkflächen, Osteophyten (kleine Knochenauswüchse, die bei degenerativen Prozessen wie Arthrose entstehen), Osteosklerose (Verdichtung und Verhärtung des Knochens, der dadurch an Elastizität verliert) subchondrale Geröllzysten (Knochenzysten unterhalb des Knorpels)
Eine Magnetresonanztomographie (MRT) ist in der Regel nicht erforderlich, kann jedoch hilfreich sein, um isolierte Knorpelschäden von beginnender Arthrose zu unterscheiden.
Spezifische Labortests für Gonarthrose gibt es nicht. Allerdings können Blutuntersuchungen durchgeführt werden, um andere Formen von Arthritis auszuschließen – etwa rheumatoide Arthritis oder Gicht. Dabei werden u. a. Marker wie Rheumafaktor oder Harnsäurespiegel überprüft.
Behandlungsoptionen umfassen häufig:

Nichtsteroidale Antirheumatika (NSAR): Der Hauptwirkmechanismus dieser Medikamente besteht in der Hemmung des Entzündungsprozesses und der Schmerzlinderung. Eine Reinigung des Gewebes von abgestorbenen Zellen findet jedoch nicht statt. Sie verbessern den Zustand des Patienten, verlangsamen aber nicht das Fortschreiten der Krankheit. Diese Medikamente werden meist über einen langen Zeitraum, oft lebenslang, eingenommen. Gleichzeitig treten häufig Nebenwirkungen auf: Sie wirken sich negativ auf die Magenschleimhaut und den Darm aus, und ihre langfristige Anwendung kann zur Entwicklung von Gastritis, Geschwüren oder sogar zu Magenblutungen führen. Einige NSAR (z. B. Ibuprofen) beeinträchtigen zusätzlich den Knorpel und fördern so die Entstehung einer Arthrose.
Nahrungsergänzungsmittel (Kollagen, Hyaluronsäure in Tablettenform, Glucosamin): Diese sollen zur Wiederherstellung des Gelenkknorpels beitragen. Zahlreiche Studien – darunter eine, die im British Medical Journal im Juli 2010 veröffentlicht wurde – konnten jedoch keinen signifikanten Effekt im Vergleich zu einem Placebo nachweisen.
Hormonpräparate: Diese werden in der Regel direkt in das Gelenk injiziert. Sie werden nur nach strenger ärztlicher Indikation und in extremen Fällen angewendet, bei starken Schmerzen, die durch NSAR nicht gelindert werden können. Hormonpräparate unterdrücken das Immunsystem, wodurch der Abbau abgestorbener Zellen in den Gelenken verlangsamt wird. Dadurch nimmt die Entzündungsintensität ab und der Patient verspürt Erleichterung. Nebenwirkungen sind jedoch häufig: Die körpereigene Hormonproduktion kann eingeschränkt werden, Stoffwechselprozesse können gestört sein usw. Die Ursache der Erkrankung wird dabei nicht behoben.
Hyaluronsäure: Ein wichtiger Bestandteil des Knorpelgewebes. Sie kann erst dann in das Gelenk injiziert werden, wenn der Entzündungsprozess vollständig abgeklungen ist. In Deutschland liegen die Kosten für Hyaluronsäure-Injektionen bei Knieschmerzen in der Regel zwischen 120 € und 400 € pro Injektion, wobei einige Kliniken bis zu 370 € pro Milliliter berechnen. Die Gesamtkosten hängen von der Anzahl der benötigten Injektionen (meist 2–5), dem verwendeten Produkt und der Preisstruktur der Klinik ab. Somit kann der Gesamtpreis zwischen 400 € und 2 000 € variieren.
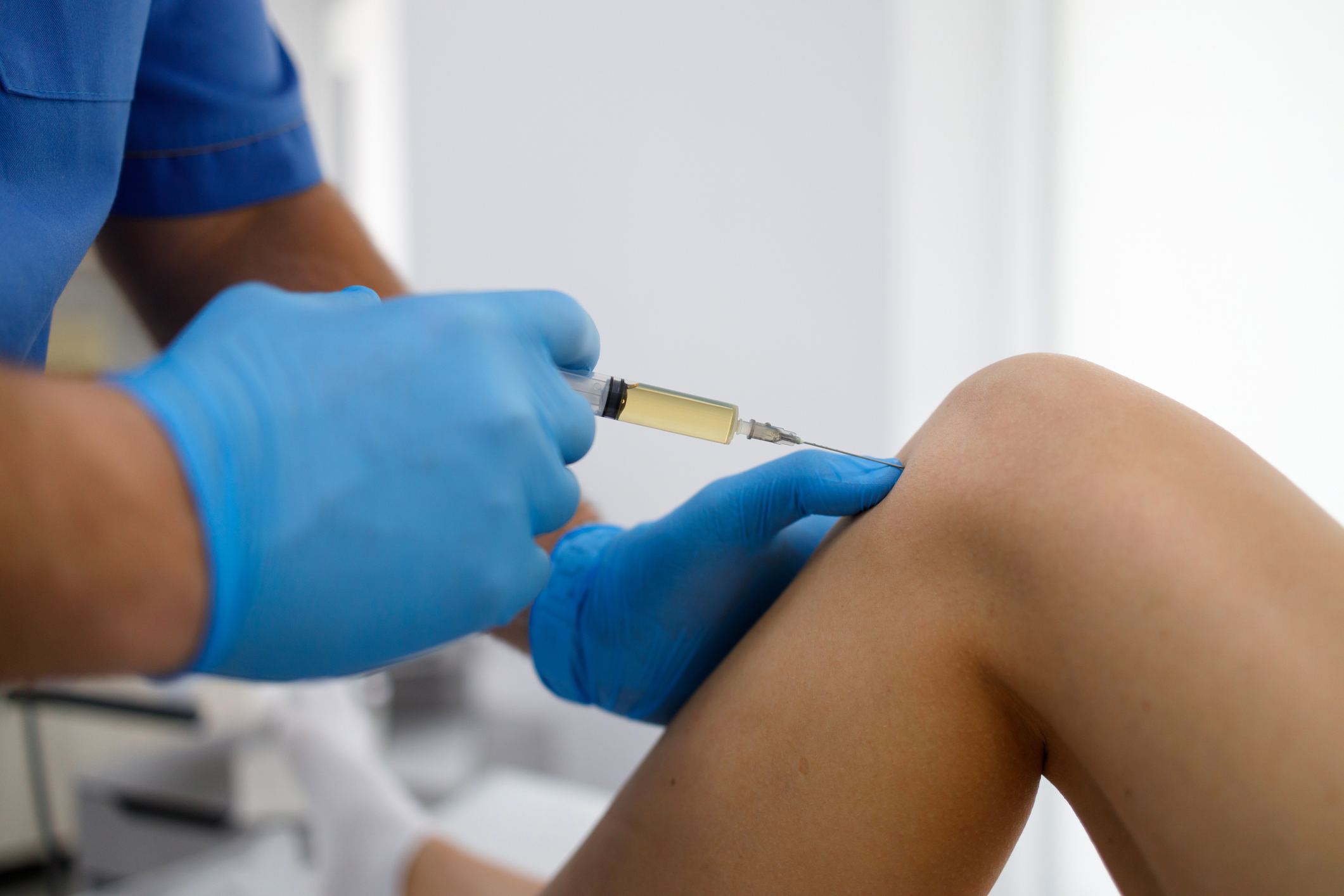
Insgesamt zielt die medikamentöse Therapie lediglich darauf ab, die Symptome der Erkrankung zu lindern, nicht jedoch darauf, das Gelenkgewebe zu reinigen oder zu regenerieren. Medikamente verlangsamen oder „frieren“ den vom Körper ausgelösten schützenden Entzündungsprozess ein.
Die vorübergehende Schmerzfreiheit ist zudem gefährlich, da der Patient das betroffene Gelenk nicht mehr schont. Dies führt zu einer zusätzlichen Schädigung von Knorpel und Knochen. Die Erkrankung kehrt daher unweigerlich zurück, und die Schmerzen nehmen durch neue Verletzungen in der Phase der scheinbaren „Ruhe“ weiter zu. Schließlich bleibt häufig nur noch der Gelenkersatz als letzte Option.
3. Chirurgische Behandlung
Gelenkendoprothese – eine komplexe und kostspielige Operation, bei der schwerwiegende postoperative Komplikationen möglich sind (z. B. Infektionen, tiefe Venenthrombosen, Nervenentzündungen usw.). Bei Infektionen kann sich eine Osteomyelitis entwickeln, die die Entfernung der Prothese und betroffener Knochenteile erforderlich macht. Die Funktionalität der Prothese ist geringer als die eines natürlichen Gelenks. Nach Stürzen oder unachtsamen Bewegungen kann es zu Verschiebungen oder Brüchen von Prothesenteilen kommen, was eine erneute Operation notwendig macht. In solchen Fällen besteht ein hohes Risiko, dauerhaft auf einen Rollstuhl angewiesen zu sein.
Neben medikamentöser Behandlung und chirurgischem Eingriff gibt es zusätzliche Therapiemethoden:
Die Wirksamkeit dieser Methoden bei der Behandlung von Arthrose ist jedoch umstritten, da sie die Hauptursache der Erkrankung – das Ungleichgewicht zwischen Abbau und Wiederaufbau von Gelenkgewebe – nicht beseitigen.
Es gibt jedoch eine Lösung! Die Energie biologischer Mikrovibrationen kann von außen zugeführt werden – mithilfe der vibroakustischen Therapie, auch bekannt als Phonation.
Phonation ist die Übertragung von Schallmikrovibrationen (im Frequenzbereich von 30–20.000 Hz) auf den menschlichen oder tierischen Körper mithilfe eines speziellen kompakten Medizinprodukts. Diese Mikrovibrationen sind für den Körper natürlich – ihre physikalischen Eigenschaften ähneln den biologischen Mikrovibrationen, die in der Muskulatur bei maximaler statischer Belastung entstehen.

So stellt die Phonation, die zu Hause angewendet werden kann, eine Alternative zu körperlichen Übungen bei der Behandlung von Degeneration (Arthrose) und Arthritis dar. Ihre Wirksamkeit ist sogar noch höher, da sie eine äußere und „saubere“ Energiequelle im Vergleich zur Muskelarbeit darstellt. Die Mikrovibrationen werden gezielt auf das betroffene Gelenk (bis zu 10 cm tief) gerichtet. Durch diese externe Energiequelle können Muskeln, die aufgrund von Bewegungsmangel, Überlastung, Stress oder Unterkühlung ihre Aktivität verloren haben, ihre Kontraktionsfähigkeit und den notwendigen Pegel an Mikrovibrationen wiedererlangen:
Keine Nebenwirkungen, und die positiven Effekte halten langfristig an.
Die Wirksamkeit der vibroakustischen Therapie, also der Phonation mit dem Medizinprodukt Fonovit, bei der Behandlung degenerativer Gelenkerkrankungen wurde in zahlreichen wissenschaftlichen Studien bestätigt. Laut wissenschaftlichen Erkenntnissen erreicht diese Therapie eine Wirksamkeit von bis zu 90 % bei der Behandlung degenerativer Gelenkerkrankungen.
Insbesondere eine Studie der Nicolaus-Copernicus-Universität, Medizinische Fakultät, die sich auf vibroakustische Therapie bei Kniearthrose bei Patienten über 44 Jahren konzentrierte – von denen die Hälfte übergewichtig war – zeigte folgende Ergebnisse:
Vorteile der Phonation (vibroakustischen Therapie) mit dem Medizinprodukt Fonovit:
Hinweis:
Bevor Sie eine Behandlung beginnen, konsultieren Sie bitte Ihren Arzt oder Physiotherapeuten, um Ihre Symptome zu besprechen und eine genaue Diagnose zu erhalten.